Астэахандроз пазваночніка — дэгенератыўныя змены, якія закранаюць межпозвонковых дыскі, суставы, звязкі і іншыя тканіны, якія ўтвараюць позвоночно-рухальны сегмент (ПДС). Пры гэтым захворванні першасна дзівяцца межпозвоночные дыскі і другасна — іншыя аддзелы пазваночніка і апорна-рухальнага апарата. Прынята лічыць, што найбольшая распаўсюджанасць гэтага захворвання сустракаецца ў адносна маладых людзей і людзей сярэдняга ўзросту, маючы тэндэнцыю да памяншэння ў пажылым і старэчым узросце.
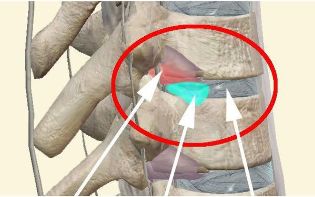
У склад позвоночно-рухальнага сегмента ўваходзяць два побач размешчаныя пазванка, верхне - і нижнележащий. Паміж імі размешчаны межпозвоночный дыск, суставы і сустаўныя асцюкаватыя атожылкі. Суседнія пазванкі паміж сустаўных атожылкамі ўтвараюць сустаўныя злучэння (дугоотросчатые, або фасеточные суставы). Асцюкаватыя і папярочныя атожылкі бліжэйшых пазванкоў змацоўваюцца звязкамі. Гэтая канструкцыя разам з дыскамі забяспечвае хрыбетніку рухомасць і стабільнасць.
Прычыны ўзнікнення астэахандрозу хрыбетніка да гэтага часу не вызначаны. Аднак той факт, што ён часта сустракаецца ў пэўных прафесійных катэгорый дарослых людзей, наводзіць на думку, што вядучай прычынай з'яўлення дадзенага захворвання з'яўляецца маларухомы лад жыцця. У выніку дэфіцыту цягліцавых нагрузак, памяншэння фізічных цягліцавых намаганняў і замены іх статычнымі ў частках цела, якія ад прыроды павінны быць рухомымі (шыя, паясніца) адбываецца паслабленне рысорных і стабілізуючым функцый цягліц.
Дэгенератыўныя змены хрыбетніка адбываюцца з прычыны:
- залішняй статычнай ці дынамічнай нагрузкі на пазваночнік (напрыклад, ўзняцце цяжараў);
- спадчыннай схільнасці;
- пацверджаных траўмаў пазваночніка ў мінулым.
Пры выяўленні падобных сімптомаў пракансультуйцеся ў лекара. Не займайцеся самалячэннем - гэта небяспечна для вашага здароўя!
Сімптомы астэахандрозу
Асноўны сімптом астэахандрозу — миофасциальный болевы сіндром, то ёсць балючы спазм цягліц, вынікам якога становіцца цягліцавая дысфункцыя.
Кажучы пра прычыны ўзнікнення болевага сіндрому, вылучаюць боль, якая выклікана паталогіяй структур пазваночніка (інакш, вертеброгенные болевыя сіндромы), або боль іншага паходжання (невертеброгенная боль). Ад таго, які выгляд болю выяўлены, залежыць выбар методыкі лячэння.
Віды болі ў спіне:
1. Ноцицептивная — абумоўлена тым, што на перыферычныя болевыя рэцэптары ўздзейнічаюць розныя правакацыйныя фактары (траўмы або запалення) пры интактности ўсіх аддзелаў нервовай сістэмы. Для такой болю характэрна з'яўленне зон пастаяннай хваравітасці і павышэння болевай адчувальнасці ў месцах пашкоджанні тканін.
2. Невропатическая — якая ўзнікае як вынік паталагічнага раздражнення нейронаў у перыферычнай або цэнтральнай нервовай сістэме, якія адказваюць за рэакцыю на фізічнае пашкоджанне арганізма. Часта характэрным прыкметай невропатических боляў з'яўляецца зніжэнне мышачнай сілы і парушэнне адчувальнасці, якое выяўляецца, у прыватнасці, тым, што пацыент адчувае боль у адказ на неболевые раздражняльнікі.
3. Дисфункциональная (психогенная) — узнікае ў выніку змяненняў функцыянальнага стану нервовай сістэмы або змененага ўспрымання чалавека. Нярэдка назіраецца яе ўзмацненне ў спакоі пасля напружанай дзейнасці.
4. Змешаная — праяўляецца спалучэннем некалькіх разнавіднасцяў болю, апісаных раней.
Звычайна боль у спіне звязаная з раздражненнем болевых рэцэптараў цягліц, суставаў і звязкаў, і гэта боль ноцицептивного характару. Пацыент адчувае яе ў месцы ўзнікнення (лакальная боль) або на аддаленні (адлюстраваная боль). Невропатическую боль у спіне звычайна звязваюць з тым, што ў працэс уцягнуты корешек спіннамазгавога нерва або ганглія. Такая боль носіць хранічны характар.
Адлюстраваную боль у спіне выклікаюць захворванні ўнутраных органаў (іншымі словамі, висцерогенная боль).
З улікам прычыны ўзнікнення астэахандрозу, клінічныя праявы захворвання могуць быць звязаныя з кілай міжхрыбеткавага дыска ці з дэгенератыўнымі (паталагічнымі) зменамі ў самым пазваночніку (напрыклад, артроз межпозвонковых суставаў або адукацыю остеофитов).
4 асноўных клінічных сіндрому, да якіх можа прыводзіць кожны з вышэйпералічаных варыянтаў:
- лакальная мясцовая боль;
- адлюстраваная (рэфлекторная боль), звязаная з паразай касцёва-цягліцавых (фасциальных) структур;
- корешковый сіндром (радыкулапатыя), выкліканы раздражненнем або сцісканнем спино-мазгавых нерваў;
- міялапація – боль, якая ўзнікла ў выніку здушэння спіннога мозгу або яго сасудаў.
Патагенез астэахандрозу
У аснове развіцця астэахандрозу ляжыць шэраг патофизиологических механізмаў. Захворванне развіваецца ў выніку дыстрафічных працэсаў, якія бяруць пачатак у досыць раннім узросце, а таксама асептычнай запалення, дістоніі, спазму.
Пры ўзнікненні змяненняў карэньчыка міжхрыбеткавага дыска ў пачатку адбываецца пашкоджанне абалонкі вакол нервовых валокнаў (демиелинизация), потым назіраюцца пашкоджанні атожылкаў нервовых клетак (аксонопатия), мясцовае зніжэнне кровазвароту (ішэмія) і далей — вянозны застой. Сукупнасць гэтых працэсаў пагаршае сітуацыю, і калі адсутнічае своечасовае лячэнне, гэта вядзе да ўзнікнення перыферычнай або цэнтральнай сенситизация.
Часцей за ўсё адзначаецца паражэнне халадцападобнае ядра і фібрознага кольцы міжхрыбеткавага дыска. Механічныя нагрузкі прыводзяць да таго, што пругкае фиброзное кольца дыска губляе эластычнасць і адбываецца яго выпінанне. Затым скрозь расколіны фібрознага кольцы адбываецца выпадзенне участкаў студенистого ядра пазваночніка, г. зн. протрузию дыска змяняе грыжа дыска.
Кілою міжпазваночнай дыска называецца самавітае адукацыю, якое сохранаяет сувязь з целам міжхрыбеткавага дыска, але часам адбываецца выпадзенне яе фрагментаў у пазваночны канал (секвестрация дыска).
Класіфікацыя і стадыі развіцця астэахандрозу
З пункту гледжання лакалізацыі вылучаюць наступныя разнавіднасці захворвання:
- люмбалгія — боль у паяснічным (паяснічна-крыжавога) аддзеле спіны;
- люмбоишиалгия — боль у спіне, якая аддае ў ногі;
- люмбаго — паяснічны прастрэл, г. зн. вострая інтэнсіўная боль у паясніцы;
- торакалгия — боль у грудной клетцы;
- цервикалгия, цервикобрахиалгия — боль у шыі і верхніх канечнасцях.
Класіфікацыя стадый развіцця астэахандрозу:
1 стадыя: зніжаецца колькасць вільгаці, межпозвонковый дыск губляе свае пругкія і эластычныя ўласцівасці, а нагрузкі застаюцца ранейшымі. У выніку дыск памяншаецца ў вышыню, расплюшчвалі, адбываецца выпінанне.
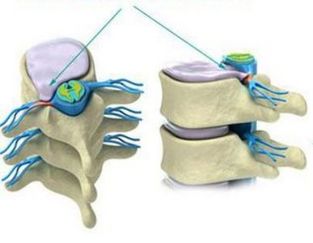
2 стадыя: калі паталогія працягвае развівацца, у фиброзном кальцы адзначаецца з'яўленне расколін, і паколькі вышыня сення з дыска ўжо зніжана, то вынікам гэтага становіцца нестабільнасць стану ўсяго хрыбетнага сегмента.
3 стадыя: адукацыю разрыву ў храстковых тканінах фібрознага кольцы. Праз яго прасочваецца частка больш вадкага ядра і адбываецца адукацыя кілы міжхрыбеткавага дыска. Падобныя змены часцяком можна сустрэць у паяснічным і шыйным аддзелах хрыбетніка.
Упершыню боль пры наяўнасці кілы міжхрыбеткавага дыска з'яўляецца тады, калі адбываецца раздражненне болевых рэцэптараў вонкавых слаёў фібрознага кольцы і задняй падоўжнай звязкі.
Ўскладненні астэахандрозу
- Сімптом люмбага. На ранніх стадыях адзначаецца ўзнікненне перыядычных боляў як рэакцыі на якое-небудзь дзеянне, напрыклад, як вынік рэзкага руху, ўзняцця цяжараў, моцнай нагрузкі (працяглай прагулкі), доўгага знаходжання ў обездвиженном становішчы. Гэты выгляд болю знаёмы многім і апісваецца як «прыхапіла». Адрозніваецца рэдкім узнікненнем, актывізацыяй пры руху і практычна не праяўляецца ў статичном становішчы. У гэтага віду болю няма сур'ёзных наступстваў, і ён самастойна праходзіць на працягу тыдня.
- Люмбалгія. Гэты выгляд болю мае ўласцівасць абвастрацца пры пераахаладжэнні, маючы інтэнсіўныя праявы падчас руху. Не з'яўляецца рэакцыяй на нагрузку на пазваночнік, пры нерухомым стане не спыняецца, хоць суціхае, пакідаючы ноющее адчуванне.
- Люмбоишиалгия. Боль аддае ў суседнія аддзелы. Паяснічны астэахандроз характарызуецца иррадированием болі ў нагу, грудной — у вобласць рукі ці сэрца; шыйны выяўляецца мігрэні.
- Курчы. Ім часта падвяргаецца трехглавая цягліца галенкі. Апроч іншага, адзначаецца з'яўленне вельмі моцнай болю пры дакрананні ў вобласці спіны або ногі.
- Кокцигодиния. Иррадирует у вобласць хвасца або пахвіны. Боль якая ныла, пякучага, сверлящего характару, якая можа рэзка абмежаваць фізічную актыўнасць хворага
Дыягностыка астэахандрозу
Дыягностыка астэахандрозу ўключае ў сябе некалькі этапаў:
1. Збор анамнезу. На гэтым этапе вывучаюцца скаргі пацыента і гісторыя захворвання. У гутарцы з пацыентам высвятляецца, дзе, у асноўным, лакалізуюцца непрыемныя адчуванні, іх інтэнсіўнасць, працягласць, фактары, якія правакуюць узмацненне болевых адчуванняў і спрыяюць аблягчэнні болю. Акрамя таго, пры пастаноўцы дыягназу важным момантам з'яўляецца высвятленне гісторыі захворвання: з'яўленне непрыемных адчуванняў і скаванасці; выяўленне верагодных прычын іх узнікнення; збіраюцца звесткі аб праведзеным раней лячэнні і яго эфектыўнасці; збіраецца інфармацыя аб апошнім абвастрэнні і характары яго працякання. Для дыягностыкі таксама важна высветліць, у якіх умовах пацыент жыве і працуе, які вядзе лад жыцця, якія шкодныя звычкі мае, якія перанёс захворванні і траўмы, немалаважным будзе і ўлік спадчыннага фактару.
2. Падчас фізіялагічнага агляду вырабляецца ацэнка становішча цела пацыента, яго хады і рухаў; скурных пакроваў (на прадмет пачырваненняў, сыпы, лушчэння), вырабляецца параўнанне сіметрычных участкаў цела здаровай боку і балючай; вырабляецца вызначэнне аб'ёму рухаў (нахілы, кругавыя руху тулава, аб'ём круцільных рухаў у розных аддзелах хрыбетніка); прамацваецца балючы ўчастак для вызначэння тэмпературы скуры, наяўнасці спазмаў у цягліцах, ацёкаў, хваравітых ушчыльненняў; пальпацыя глыбокіх і паверхневых слаёў цягліц дазваляе ацаніць стан мышачнай сістэмы (тонус цягліц, павелічэнне або памяншэнне іх аб'ёму); з дапамогай пастуквання спецыяльным малаточкам або пальцам вызначаецца зона иррадиации болю; з дапамогай паколвання іголачкай вызначаецца балявая адчувальнасць; у канцы праводзіцца шэраг спецыяльных прыёмаў, каб высветліць сімптомы корешкового нацяжэння.
3. Рэнтгенаграфія. Для лепшай інфарматыўнасці вырабляецца даследаванне кожнага аддзела пазваночніка па асобнасці. Выконваецца ў двух касых праекцыях і ў двух узаемна перпендыкулярных плоскасцях (прамы і бакавы). У некаторых выпадках могуць прызначыць функцыянальную рэнтгенаграме, калі хворы знаходзіцца ў становішчы згінання, выпроствання або бакавых нахілаў. Па асаблівых паказаннях для атрымання больш якаснага выніку даследаванне праводзяць з увядзеннем кантраснага рэчывы ў пазваночны канал, у сонную або позвоночную артэрыю, у пашкоджаны межпозвоночный дыск або ў пазваночнік: ангіяграфія, дыскаграфія, миелография, пневмомиелография.
Асноўнымі рентгенологическими прыкметамі астэахандрозу лічаць:
- паталагічную рухомасць пазванкоў;
- зрушэнне іх тэл;
- обызвествленные дыска (адклад соляў);
- раўнамернае звужэнне межпозвонковой шчыліны ў паяснічным і шыйным аддзелах, а ў грудным аддзеле звужэнне клиновидное;
- адукацыя остеофитов (краявых разрастаний);
- адукацыя на мяжы з здзіўленых дыскам ўшчыльнення (краявога склерозу).
5. Магнітна-рэзанансная тамаграфія (МРТ) заснавана на тым, што прымяняюцца электрамагнітныя хвалі, якія ствараюць сігнал, характэрны для кожнай тканіны. Ён апрацоўваецца на кампутары і перакладаецца ў графічнае малюнак. З дапамогай гэтага метаду можна выразна разгледзець пасудзіны, нервовыя атожылкі і межпозвоночные дыскі без шкоднага ўздзеяння іанізуючага выпраменьвання на арганізм.
Прагноз. Прафілактыка
Як паказвае практыка, у большасці праяў астэахандрозу пры правільна праведзенай тэрапіі адбываецца дазвол на працягу 6 тыдняў.
Аднак няправільна падабранае лячэнне або самалячэнне можа прывесці да таго, што болевы сіндром пяройдзе ў хранічную форму і будзе спрыяць абцяжарваюць зменаў у пазваночніку ў будучыні.
Пры з'яўленні боляў у спіне або канечнасцях перш за ўсё неабходна звярнуцца да кваліфікаванаму адмыслоўцу для правільнай пастаноўкі дыягназу і прызначэння адэкватнага лячэння.
Найбольш эфектыўным і дзейсным спосабам лячэння большасці праяў боляў у спіне з'яўляецца медыкаментозная і ін'екцыйная тэрапія, а таксама ігларэфлексатэрапія. Фізіятэрапія, у тым ліку лазератэрапія, масаж, спінальныя маніпуляцыі аказваюць нязначны і няўстойлівы эфект, а ў некаторых выпадках могуць быць і зусім проціпаказаныя.
Сучасныя метады лячэння астэахандрозу заснаваныя на прынцыпе преемственного лячэння: гэта значыць, хуткае і бяспечнае купіраванне эпізоду вострай болю з наступным уключэннем прафілактычных метадаў. У мэтах прафілактыкі ўзнікнення і развіцця астэахандрозу можна парэкамендаваць, перш за ўсё, зніжэнне масы цела (пры атлусценні) і рэгулярную фізічную актыўнасць.
Рэгулярныя заняткі з тэхнікай дынамічнай мышачнай стабілізацыі (ёга, пілатэс ў рамках аэробнай нагрузкі) складае аснову рэабілітацыі і прафілактыкі боляў у спіне, спрыяе павышэнню сіл і цягавітасці цягліц хрыбетніка.

















































